Spis treści
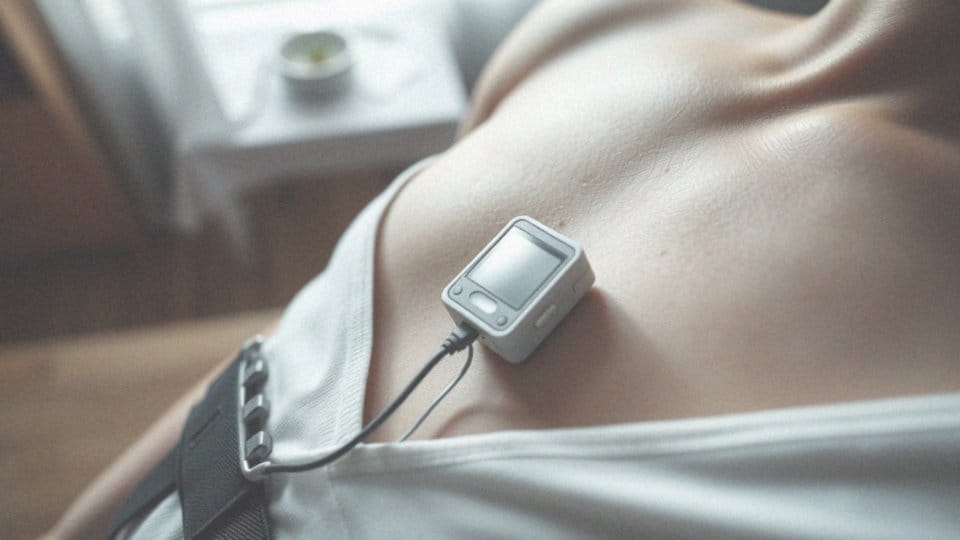
Jak sprawdzić, czy holter działa?
Aby upewnić się, że holter funkcjonuje prawidłowo, warto zwrócić uwagę na kilka kluczowych aspektów:
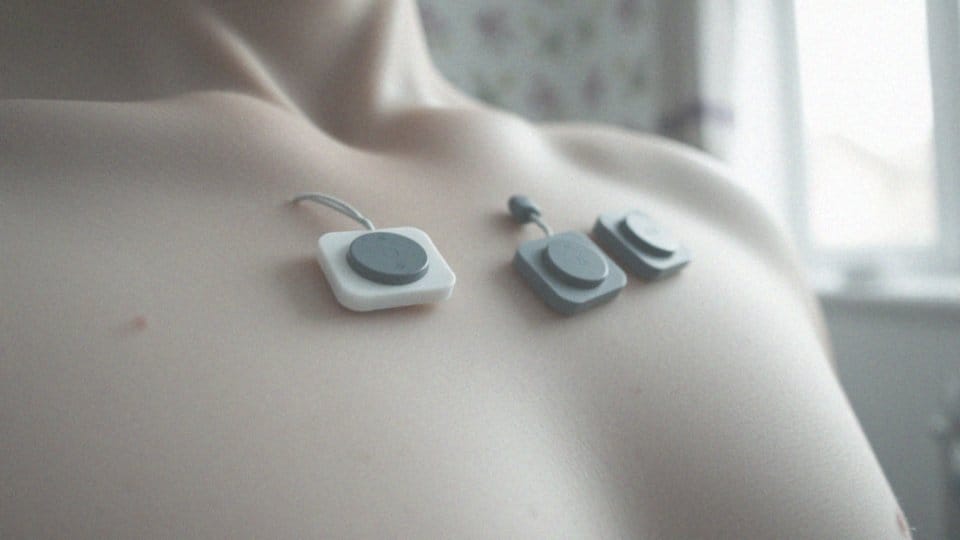
- elektrody muszą być solidnie przymocowane do skóry pacjenta,
- upewnij się, że są ulokowane na klatce piersiowej zgodnie z dostarczonymi instrukcjami, co często wymaga wcześniejszego oczyszczenia skóry przy pomocy spirytusu lub eteru,
- urządzenie powinno emitować sygnały wskazujące na swoją aktywność,
- możesz to zaobserwować dzięki migającej diodzie LED – zielona lampka miga co kilka sekund, zazwyczaj w interwałach 4 lub 8 sekund, co oznacza, że holter działa poprawnie,
- warto prowadzić dziennik objawów, co umożliwia późniejsze porównanie z zapisami z urządzenia.
Jeśli holter ciśnieniowy (ABPM) regularnie pompuje mankiet w ustalonych odstępach, jest to kolejny znak jego prawidłowego funkcjonowania. Nieoceniona będzie też konsultacja z lekarzem. Rozmowa na temat wyników oraz wszelkich odchyleń od normy z pewnością pomoże ocenić, czy urządzenie działa jak należy i czy jest w stanie wykryć ewentualne nieprawidłowości. Zrozumienie tych elementów ma kluczowe znaczenie dla efektywnego monitorowania pracy holtera.
Jakie sygnały powinien wysyłać holter?
Holter EKG oraz holter ciśnieniowy (ABPM) przekazują różne sygnały, które świadczą o ich prawidłowym funkcjonowaniu. W przypadku Holtera EKG sygnał ten emitowany jest przez migającą diodę LED. Regularne mignięcia, co cztery lub osiem sekund, oznaczają, że urządzenie działa bez zarzutu. Gdy dioda świeci non-stop lub miganie jest chaotyczne, może to sugerować problemy.
Natomiast holter ciśnieniowy (ABPM) informuje o swoim stanie poprzez cykliczne pompowanie mankietu, co jest istotne dla dokładnych pomiarów ciśnienia krwi. Holter EKG z kolei ma za zadanie rejestrować elektryczną aktywność serca w regularnych odstępach. Nieprawidłowości, takie jak zmiany w rytmie serca, mogą wskazywać na arytmię, co jest kluczowe dla diagnozowania zdrowotnych problemów.
Zatem działanie obu tych urządzeń jest niezwykle ważne w kontekście oceny stanu zdrowia pacjenta oraz monitorowania ewentualnych nieprawidłowości w organizmie.
Jakie są oznaki prawidłowego działania holtera?
Oznaki prawidłowego funkcjonowania holtera EKG można zidentyfikować poprzez kilka istotnych aspektów:
- miganie diody LED powinno odbywać się w sposób regularny, co potwierdza, że urządzenie rejestruje dane,
- elektrody muszą być solidnie przymocowane do skóry pacjenta przez cały okres badania, ponieważ ich niewłaściwe zamocowanie może powodować zakłócenia w zapisie,
- artefakty, czyli niepożądane sygnały, powinny być zminimalizowane lub wręcz nieobecne.
Jeśli mówimy o holterze ciśnieniowym (ABPM), automatyczne pompowanie mankietu w ustalonych interwałach jest wyraźnym sygnałem, że urządzenie działa prawidłowo. Regularne pomiary ciśnienia to kluczowy element, który pozwala uzyskać wiarygodne dane. Dodatkowo, pacjent powinien prowadzić dziennik objawów, co umożliwi korelację ewentualnych dolegliwości z zapisami urządzenia. Taki zapis ułatwi późniejszą interpretację wyników. Obserwowanie tych czynników pozwala na szybsze zauważenie ewentualnych nieprawidłowości, co jest niezwykle istotne dla diagnozy oraz monitorowania zdrowia pacjenta.
Jak przygotować elektrody do badania holterem?
Przygotowanie elektrod do badania holterem ma kluczowe znaczenie, ponieważ dokładność wyników jest ściśle związana z tym etapem. Na początku warto starannie oczyścić skórę pacjenta w miejscach, gdzie zostaną umieszczone elektrody. Możemy skorzystać ze spirytusu lub eteru, aby usunąć wszelkie zanieczyszczenia oraz nadmiar tłuszczu.
W razie potrzeby, delikatne ogolenie włosów w tych obszarach może znacząco poprawić kontakt elektrod ze skórą. Elektrody powinny być aplikowane na czystym i świeżym materiale, co gwarantuje ich odpowiednią przyczepność. Po przyklejeniu ważne jest, aby upewnić się, że są dobrze dociśnięte do skóry, co zminimalizuje ryzyko ich odklejenia podczas badania. Trzeba także pamiętać, że miejsca, w których je przymocowujemy, powinny być suche.
Odpowiednie rozmieszczenie elektrod ma również ogromne znaczenie, ponieważ wpływa na dokładność ciśnienia rejestrowanego przez urządzenie. Dlatego dbałość o te wszystkie szczegóły jest niezbędna, aby holter działał prawidłowo, a wyniki były wiarygodne.
Dlaczego regularne sprawdzanie elektrod jest ważne?
Regularne sprawdzanie stanu elektrod jest niezwykle istotne dla efektywnego działania holtera EKG. Często zdarza się, że elektrody się odklejają lub przestawiają, co może prowadzić do problemów z zapisem. Takie nieprawidłowości wprowadzają zakłócenia, które utrudniają analizę wyników i mogą prowadzić do mylnych diagnoz. Aby zapewnić rzetelność badania, ważne jest, aby elektrody miały dobry kontakt ze skórą, co z kolei umożliwia dokładne monitorowanie serca. Dlatego regularna kontrola ich stanu jest wskazana.
Działania te pomagają w szybkim zauważeniu ewentualnych problemów, na przykład w ponownym ich przylepieniu. Tego rodzaju środki mogą zapobiec nieoczekiwanym zakłóceniom, a wyniki badań stają się wówczas bardziej wartościowe pod kątem diagnostycznym. Niewłaściwe umiejscowienie elektrod może prowadzić nie tylko do błędnych zapisów, ale także do zaniżonych lub zawyżonych wyników. Systematyczne monitorowanie ich lokalizacji dostarcza cennych informacji na temat parametrów EKG, co jest kluczowe dla dalszej diagnostyki oraz leczenia pacjentów.
Czy badanie holterem jest bezpieczne dla pacjenta?
Badanie holterem jest bezpiecznym rozwiązaniem dla wszystkich pacjentów. To procedura, która nie wymaga ingerencji w skórę ani wprowadzania jakichkolwiek urządzeń do organizmu. Elektrody mocuje się do powierzchni skóry, co znacznie ogranicza ryzyko wystąpienia poważnych komplikacji. Chociaż mogą zdarzyć się drobne podrażnienia w miejscach przylegania elektrod, zazwyczaj są one łagodne i łatwe do wyleczenia.
Holter EKG oraz holter ciśnieniowy (ABPM) nadają się dla osób w każdym wieku i o zróżnicowanym stanie zdrowia, w tym także dla kobiet w ciąży. Kluczowe jest, aby elektrody były prawidłowo umiejscowione, co nie tylko zapobiega ich odklejaniu się, ale również zwiększa komfort podczas badania.
Warto również zadbać o odpowiednie założenie mankietu holtera ciśnieniowego, co pomoże zminimalizować ewentualny dyskomfort. Osoby mające wrażliwą skórę powinny szczególnie zwracać uwagę na miejsca kontaktu z elektrodami, aby zmniejszyć ryzyko podrażnień. Cała procedura została opracowana z myślą o maksymalnym bezpieczeństwie oraz komforcie pacjenta.
Jakie czynności można wykonywać podczas badania holterem?
Podczas przeprowadzania badania holterem EKG pacjent ma możliwość wykonywania wielu codziennych zadań, co przyczynia się do większego komfortu oraz naturalności gromadzonych informacji. Można swobodnie pracować, spacerować czy przygotowywać posiłki. Nawet sen odgrywa swoją rolę w tym procesie.
Należy jednak unikać intensywnych ćwiczeń fizycznych, ponieważ mogą powodować nadmierne pocenie się, co z kolei zakłóca zapis EKG. W odniesieniu do holtera ciśnieniowego, znanego jako ABPM, ważne jest, aby pacjent nie wykonywał szybkich ruchów rękami, ponieważ mogą one wpłynąć na dokładność pomiarów ciśnienia. Elektrody oraz urządzenie muszą być chronione przed wilgocią, ponieważ kontakt z wodą mógłby uszkodzić sprzęt i zafałszować wyniki.
Utrzymanie elektrod w suchości oraz komfort pacjenta są kluczowe dla prawidłowego przebiegu badania. Dodatkowo zaleca się, aby pacjent prowadził dziennik swoich aktywności. W takim notatniku można rejestrować wykonane czynności oraz odczuwane objawy. Taki zapis umożliwia późniejsze zestawienie wyników z konkretnymi sytuacjami z codziennego życia, co może znacząco zwiększyć efektywność diagnozy.
Przestrzeganie tych wytycznych ma zasadnicze znaczenie dla uzyskania wiarygodnych danych podczas badania holterem.
Jakie zachowania są niedopuszczalne podczas badania holterem?

Podczas prowadzenia badania z wykorzystaniem holtera, warto pamiętać o kilku istotnych zasadach, które przyczyniają się do prawidłowego zapisu. Najważniejsze to:
- unikanie kontaktu z wodą – kąpiele oraz prysznice są niewskazane, ponieważ mogą doprowadzić do zamoczenia elektrod, co z kolei może uszkodzić urządzenie,
- strzec się manipulacji elektrodami – ich odłączanie lub przesuwanie może znacząco wpłynąć na jakość uzyskiwanego zapisu,
- ograniczenie intensywnych ćwiczeń fizycznych – silne pocenie się ma tendencję do odklejania elektrod, co wprowadza niepożądane zakłócenia,
- unikanie silnych pól magnetycznych i różnych urządzeń elektrycznych, które mogą zakłócać sygnał holtera,
- niezdejmowanie urządzenia samodzielnie – zawsze wymaga to porady ze strony personelu medycznego.
Nieautoryzowane zdjęcie holtera może prowadzić do poważnych błędów w monitorowaniu. W przypadku monitorowania ciśnienia tętniczego (ABPM), warto także zrezygnować z gwałtownych ruchów ramion podczas pomiarów, co zapewnia precyzyjność rezultatów. Przestrzeganie tych zasad jest kluczowe dla uzyskania rzetelnych i pomocnych danych w trakcie badania holterem.
Jak prowadzić dziennik objawów podczas badania holterem?
Prowadzenie dziennika objawów podczas badania holterem ma kluczowe znaczenie. Umożliwia ono lekarzom lepsze zrozumienie zdrowia pacjenta oraz właściwą interpretację wyników. Zbieranie informacji o odczuwanych dolegliwościach, takich jak:
- kołatanie serca,
- dusznności,
- zawroty głowy,
- ból w klatce piersiowej.
Dostarcza to nieocenionych wskazówek. Ważne jest również, aby zaznaczać:
- czas wystąpienia objawów,
- ich nasilenie,
- okoliczności, w jakich się pojawiły – czy miało to miejsce w trakcie wysiłku, czy w spoczynku.
Dodatkowo, warto rejestrować:
- przyjmowane leki,
- posiłki,
- wykonywaną aktywność fizyczną.
Tego typu dane pomagają powiązać zapisy EKG z rzeczywistymi odczuciami pacjenta, co ułatwia rozpoznawanie arytmii i innych problemów kardiologicznych. Nie zapominajmy również o zapisywaniu sytuacji stresowych, które mogą wpływać na rytm serca. Regularne i staranne prowadzenie dziennika objawów znacząco zwiększa efektywność diagnostyki i może pomóc lekarzowi w identyfikacji potencjalnych przyczyn dolegliwości. Systematyczność oraz rzetelność w zapisach mają ogromny wpływ na jakość danych uzyskiwanych w trakcie badania holterem EKG.
Jaki jest czas trwania badania holterem?
Badanie za pomocą holtera EKG zazwyczaj trwa 24 godziny, jednak w pewnych okolicznościach jego czas może być wydłużony do:
- 48 godzin,
- 72 godzin,
- 7 dni.
Ostateczna decyzja zależy od lekarza, który ocenia stan zdrowia pacjenta oraz częstotliwość występowania objawów. Z kolei holter ciśnieniowy, zwany ABPM, monitoruje ciśnienie krwi przez cały dzień, co jest wystarczające, aby zgromadzić wszystkie niezbędne dane diagnostyczne. Taki czas badania pozwala na wnikliwą analizę rytmu serca oraz identyfikację ewentualnych nieprawidłowości. Odpowiednie przeprowadzenie tych badań jest niezmiernie istotne, gdyż umożliwia właściwą diagnostykę i efektywne monitorowanie stanu zdrowia pacjenta.
Jak odczytać wyniki holtera EKG?

Odczytanie wyników badania Holtera EKG wymaga szczególnej znajomości kardiologii. Zrealizowane zapisy dokumentują elektryczną aktywność serca w czasie jego monitorowania. Specjalista skupia się na kilku kluczowych elementach analizy, w tym:
- występowaniu arytmii,
- zaburzeniach rytmu,
- zmianach w odcinkach EKG,
- pauzach w pracy serca,
- wartościach takich jak średnia, minimalna i maksymalna.
Zapis Holtera często zawiera liczne skróty oraz istotne dane, które mają kluczowe znaczenie dla interpretacji wyników. Dodatkowo analizuje się czas trwania epizodów arytmii oraz ich częstotliwość. Specjalista ocenia, czy występujące nieprawidłowości mają znaczenie kliniczne, co jest niezwykle istotne w kontekście dalszych działań diagnostycznych i terapeutycznych. Choć pacjent ma możliwość zapoznania się z wynikami, to ostateczne wnioski i interpretacja należą do lekarza. Wyniki najczęściej przedstawiane są w formie raportu, który może zawierać zalecenia dotyczące leczenia lub kolejnych badań. W przypadku wykrycia nieprawidłowości, takich jak zaburzenia rytmu serca czy pauzy, lekarz podejmuje decyzję o dalszych krokach, które mogą obejmować dodatkowe badania lub modyfikacje w terapii.
Jakie mogą być odchylenia od normy w wynikach holtera?
Odchylenia od normy w wynikach badania holterem EKG mogą wskazywać na różnorodne zaburzenia rytmu serca, co ma kluczowe znaczenie w diagnostyce chorób kardiologicznych. Często spotykane arytmie to m.in.:
- częstoskurcz, definiowany jako przyspieszenie akcji serca powyżej 100 uderzeń na minutę,
- bradykardia, charakteryzująca się spowolnieniem rytmu poniżej 60 uderzeń,
- migotanie przedsionków, które niesie ryzyko udaru mózgu z uwagi na możliwość powstawania zakrzepów.
Warto zwrócić uwagę na inne istotne odchylenia, takie jak:
- bloki serca, symbolizujące opóźnienia lub całkowite zatrzymania przewodzenia impulsów elektrycznych,
- ekstrasystolie, czyli dodatkowe skurcze serca występujące w nadkomorach oraz komorach,
- zmiany w odcinku ST, sugerujące niedokrwienie mięśnia sercowego,
- pauzy w pracy serca, trwające kilka sekund, które mogą sygnalizować problemy z układem przewodzącym.
Każde z tych odchyleń powinno być starannie oceniane przez lekarza. Istotne jest, aby uwzględnić historię choroby pacjenta oraz jego objawy. Proces diagnostyczny nie może obejść się bez zrozumienia zmienności rytmu serca i innych istotnych parametrów. Podkreśla to ogromne znaczenie wyników badania holterem, które pomagają w identyfikacji potencjalnych schorzeń sercowych i w podejmowaniu decyzji dotyczących dalszego leczenia.
Kiedy należy skonsultować wyniki holtera z lekarzem?
Analiza wyników badań holterem wspólnie z lekarzem to kluczowy element w odczytywaniu zapisów EKG. Zawsze warto skonsultować wyniki z kompetentnym specjalistą, który oceni, czy zidentyfikowane informacje mogą wskazywać na potencjalne problemy zdrowotne.
Szczególnie istotne jest, aby jak najszybciej udać się na konsultację w przypadku wykrycia poważnych arytmii, takich jak:
- częstoskurcz komorowy,
- blok przedsionkowo-komorowy II stopnia,
- blok przedsionkowo-komorowy III stopnia.
Dodatkowo należy zwrócić uwagę na długie przerwy w rytmie serca oraz zmiany w odcinku ST, które mogą sugerować niedokrwienie mięśnia sercowego. Objawy, takie jak:
- kołatanie serca,
- duszności,
- zawroty głowy,
- omdlenia,
- ból w klatce piersiowej,
powinny skłonić do natychmiastowej wizyty u specjalisty. Tego typu symptomy mogą wymagać szybkiej reakcji. Lekarz, dokonując analizy wyników holtera oraz zapoznając się z historią chorób pacjenta, często decyduje o konieczności przeprowadzenia dodatkowych badań lub wdrożeniu stosownego leczenia. Zrozumienie wyników badania holterem jest niezbędne dla właściwej diagnozy i leczenia schorzeń sercowych. Jeśli wyniki nie wskazują na żadne zagrożenie, lekarz podejmie decyzję o kolejnych krokach, dbając o bezpieczeństwo i zdrowie pacjenta.
Jakie wpływy mogą przyspieszać rytm serca podczas badania?

Rytm serca ma tendencję do przyspieszania podczas badania holterem z wielu powodów. Do najważniejszych należą:
- fizyczny wysiłek,
- stresujące sytuacje,
- silne emocje.
Każda z tych okoliczności może skutkować zwiększonym biciem serca, dlatego warto je zapisać w dzienniku objawów. Dodatkowo:
- spożycie kawy,
- obecność alkoholu,
- palenie tytoniu
mogą również przyczynić się do podwyższenia rytmu sercowego. Nie wolno zapominać o lekach, zwłaszcza tych wpływających na układ sercowy, które mogą wywołać arytmię, taką jak:
- migotanie przedsionków,
- częstoskurcz nadkomorowy.
Również problemy z tarczycą oraz gorączka mają wpływ na szybszą akcję serca. Dlatego kluczowe jest skrupulatne dokumentowanie wszystkich tych czynników. Taki zapis pomoże lekarzowi dokładniej ocenić sytuację podczas analizowania wyników. Uwzględnienie tych okoliczności jest niezbędne do postawienia właściwej diagnozy i zaplanowania dalszego leczenia pacjenta.