Spis treści
Co to jest Holter EKG?
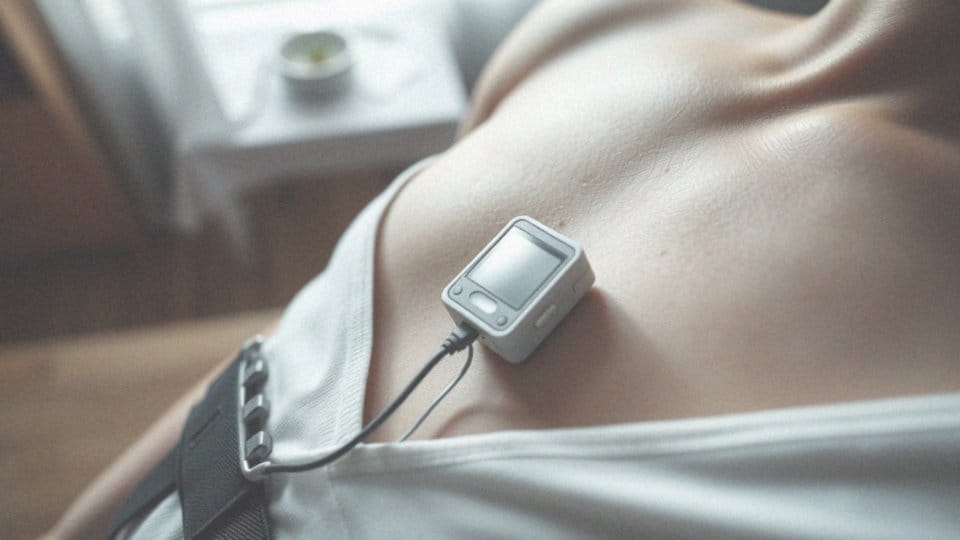
Holter EKG to małe, mobilne urządzenie medyczne, które rejestruje aktywność elektryczną serca przez dobę lub dłużej. To badanie, które jest zarówno nieinwazyjne, jak i bezbolesne, odgrywa kluczową rolę w diagnozowaniu zaburzeń rytmu serca, które mogą umknąć podczas tradycyjnego EKG. Dzięki zastosowaniu technologii zapisu EKG, Holter umożliwia monitorowanie pracy serca w trakcie codziennych zajęć pacjenta.
Rejestrator EKG gromadzi cenne dane, które następnie są analizowane przez kardiologa. Ta analiza pozwala na wykrycie wszelkich nieprawidłowości w funkcjonowaniu serca. Badanie to okazuje się niezwykle przydatne w diagnostyce kardiologicznej, szczególnie w identyfikacji epizodów arytmii.
Holter EKG stanowi istotne narzędzie, dostarczające informacji niezbędnych do podjęcia decyzji o odpowiedniej terapii lub leczeniu. Z tego powodu zaleca się go pacjentom z podejrzeniem zaburzeń rytmu serca oraz osobom z chorobami sercowo-naczyniowymi.
Jak przygotować się do badania Holtera EKG?
Przygotowanie się do badania Holtera EKG wymaga kilku istotnych kroków, które warto zapamiętać, aby zapewnić jak najwyższą jakość rejestracji. Na samym początku, pacjent powinien:
- wziąć prysznic lub kąpiel przed założeniem urządzenia, ponieważ później nie będzie to możliwe,
- zgolić włosy w miejscach, gdzie będą montowane elektrody, szczególnie osoby z obfitym owłosieniem na klatce piersiowej,
- unikać stosowania balsamów, olejków i kremów w dniu badania, ponieważ mogą one ograniczyć przyczepność elektrod,
- postawić na wygodny strój; najlepiej sprawdzą się luźne ubrania, które pomogą uniknąć podrażnień od elektrod i rejestratora,
- zachować normalną aktywność fizyczną w trakcie badania, chyba że lekarz zaleci inaczej.
Taki styl życia pozwala na monitorowanie EKG przez całą dobę w naturalnym otoczeniu, co jest kluczowe dla uzyskania wiarygodnych wyników.
Jakie są wskazania do wykonania badania Holtera EKG?
Badanie Holtera EKG wykonuje się w sytuacjach, gdy pojawiają się symptomy, które mogą wskazywać na zaburzenia rytmu serca. Do tych objawów należą:
- kołatanie serca,
- omdlenia,
- zawroty głowy,
- duszności.
Zdecydowanie warto przeprowadzić to badanie także w przypadku bólu w klatce piersiowej, który może sugerować chorobę niedokrwienną serca. Holter EKG stanowi bardzo pomocne narzędzie w diagnostyce arytmii, obejmującej takie stany jak:
- migotanie przedsionków,
- trzepotanie przedsionków.
Dodatkowo, znajduje on zastosowanie w monitorowaniu pacjentów po przebytym zawale serca oraz w diagnostyce kardiomiopatii. Dzięki temu badaniu uzyskuje się cenne informacje dotyczące ryzyka sercowo-naczyniowego, co jest kluczowe przy podejmowaniu decyzji o dalszym leczeniu. Ponadto, zaleca się jego wykonanie u osób z nadciśnieniem tętniczym, aby ocenić, jak choroba ta wpływa na rytm serca. Gdy występują wspomniane objawy lub istnieje podejrzenie zaburzeń rytmu, badanie Holtera EKG staje się istotnym elementem w diagnostyce kardiologicznej.
Jakie są niepokojące objawy, które wymagają badania Holtera EKG?
Niepokojące symptomy mogą sugerować konieczność wykonania badania Holtera EKG, a ich źródłem jest układ sercowo-naczyniowy. Częste kołatanie serca jest jednym z sygnałów, dotyczących potencjalnych zaburzeń rytmu, które powinny skłonić do rozmowy z lekarzem. Oprócz tego, na objawy, na które warto zwrócić szczególną uwagę, składają się:
- omdlenia,
- stany przedomdleniowe,
- zawroty głowy,
- niezrozumiałe epizody duszności,
- ból w klatce piersiowej,
- chroniczne zmęczenie bez wyraźnej przyczyny,
- epizody utraty świadomości występujące bez wyraźnego uzasadnienia.
W takich przypadkach badanie Holtera EKG staje się kluczowe dla wczesnej diagnostyki ewentualnych problemów zdrowotnych. Z tego względu każdy z tych objawów zasługuje na dokładną ocenę, a Holter EKG pozwala na precyzyjne monitorowanie pracy serca.
Jak długo trwa badanie Holtera EKG?
Standardowe badanie Holtera EKG zazwyczaj trwa dobę, ale w przypadkach sporadycznych dolegliwości czas rejestracji może być wydłużony nawet do:
- 48 godzin,
- 7 dni.
Decyzję o długości monitorowania podejmuje lekarz, opierając się na indywidualnych wskazaniach klinicznych oraz przewidywanych objawach. Dłuższe trwanie badania jest szczególnie użyteczne, gdy epizody są rzadkie, co znacznie zwiększa prawdopodobieństwo wychwycenia wszelkich zaburzeń rytmu serca. Dzięki tej elastyczności badanie Holtera EKG dostarcza istotnych informacji dotyczących zdrowia pacjenta, umożliwiając dokładniejszą diagnozę.
Jakie są zalety Holtera EKG?
Holter EKG to niezwykle cenne narzędzie w diagnostyce kardiologicznej, które oferuje szereg korzyści. Jego nieinwazyjny charakter sprawia, że badanie jest komfortowe dla pacjentów, umożliwiając im wielokrotne powtarzanie bez zbędnego stresu. Dzięki długotrwałemu monitorowaniu pracy serca w codziennych okolicznościach, można skutecznie wykrywać:
- sporadyczne arytmie,
- stany niedokrwienia mięśnia sercowego.
Te problemy często umykają uwadze podczas tradycyjnego EKG. Dodatkowo, Holter EKG umożliwia powiązanie subiektywnie zgłaszanych przez pacjentów dolegliwości z rzeczywistą aktywnością elektryczną serca, co jest niezwykle istotne dla postawienia trafnej diagnozy. Warto zaznaczyć, że badanie to jest szeroko dostępne oraz stosunkowo niedrogie, co sprawia, że dociera do wielu pacjentów. Monitorując parametry funkcjonowania serca w trakcie zwykłych zajęć, lekarze zyskują możliwość precyzyjnego dostosowania strategii terapeutycznych. Z pewnością Holter EKG odgrywa kluczową rolę w nowoczesnej diagnostyce schorzeń sercowo-naczyniowych.
Jakie zmiany i choroby wykrywa Holter EKG?
Holter EKG jest niezwykle pomocnym narzędziem w wykrywaniu różnych zaburzeń oraz schorzeń związanych z układem sercowo-naczyniowym. Jego głównym zadaniem jest identyfikacja arytmii nadkomorowych, takich jak:
- migotanie przedsionków,
- trzepotanie przedsionków,
- ekstrasystolia nadkomorowa.
Ponadto, urządzenie to pozwala na monitorowanie arytmii komorowych, w tym:
- ekstrasystolii komorowej,
- częstoskurczu komorowego.
Korzystając z Holtera EKG, lekarze mają możliwość skutecznej diagnostyki epizodów bradykardii, czyli sytuacji, gdy serce bije zbyt wolno, oraz tachykardii, gdy rytm serca jest zbyt szybki. Urządzenie to ma także zdolność identyfikowania bloków przewodzenia, które mogą prowadzić do poważnych komplikacji zdrowotnych. Zmiany w odcinku ST, które są zauważane podczas rejestracji, mają szczególne znaczenie, gdyż mogą wskazywać na niedokrwienie mięśnia sercowego, co wiąże się z chorobami serca.
Dla pacjentów posiadających wszczepiony rozrusznik serca, Holter EKG pełni rolę monitorującą jego działanie, co pozwala na szybką identyfikację ewentualnych problemów wymagających interwencji. Dodatkowo, analiza zebranych wyników daje możliwość zrozumienia przyczyn omdleń oraz zawrotów głowy, co jest niezbędne w procesie diagnostycznym i opiece nad pacjentem.
Jakie są potencjalne artefakty w zapisie Holtera EKG?
Artefakty w wynikach Holtera EKG to zakłócenia, które nie są bezpośrednio związane z funkcjonowaniem serca. Mogą one znacząco wpłynąć na sposób, w jaki interpretujemy wyniki badań. Najczęściej za tego rodzaju zakłócenia odpowiada:
- ruch pacjenta, który może prowadzić do niewłaściwego kontaktu elektrod z skórą,
- elektromagnetyczne szumy z otoczenia, takie jak te pochodzące z urządzeń elektrycznych czy telefonów komórkowych.
Kiedy elektrody są źle przylegające lub odklejają się, jakość zapisu ulega pogorszeniu, co z kolei może prowadzić do mylnych wniosków. W warunkach ambulatoryjnych obecność licznych artefaktów w analizie EKG może znacznie obniżyć wartość diagnostyczną badania. Dlatego niezwykle istotne jest, aby pacjenci unikali nadmiernego pocenia się, które osłabia przyleganie elektrod do skóry, oraz dbali o ich prawidłowe umiejscowienie. Warto także, aby dokumentowali wszelkie sytuacje, w których wystąpił intensywny ruch, ponieważ takie notatki mogą pomóc w późniejszej interpretacji wyników oraz w zidentyfikowaniu przyczyn ewentualnych nieprawidłowości.
Jak interpretować wyniki Holtera EKG?
Interpretacja wyników Holtera EKG to niezwykle ważny krok w ocenie kondycji serca pacjenta. Kardiolog zajmuje się dogłębną analizą danych uzyskanych w trakcie monitorowania, zwracając szczególną uwagę na kilka kluczowych wskaźników, takich jak:
- średnia częstość rytmu serca,
- minimalna częstość rytmu serca,
- maksymalna częstość rytmu serca.
Istotne jest również dostrzeganie potencjalnych zaburzeń, takich jak:
- ekstrasystolia,
- tachykardia,
- bradykardia.
Ważnym elementem są także przerwy w pracy serca oraz zmiany w odcinku ST, które mogą wskazywać na niedokrwienie mięśnia sercowego. Aby uzyskać pełniejszy obraz stanu zdrowia, lekarz porównuje wyniki monitorowania z dziennikiem, w którym pacjent rejestruje objawy oraz swoje aktywności fizyczne. Taki sposób działania pozwala lepiej ocenić, jak zaburzenia rytmu serca wpływają na codzienne życie. Ważnym krokiem w analizie jest także zmienność rytmu serca, zwłaszcza w przypadku epizodów arytmii, które powinny zostać dokładnie zidentyfikowane pod względem częstości występowania oraz czasowego trwania. Zbierając te informacje w kontekście klinicznym oraz symptomów zgłaszanych przez pacjenta, kardiolog podejmuje decyzje odnośnie dalszej diagnostyki lub leczenia. Wyniki Holtera EKG mogą ujawniać różnorodne nieprawidłowości, które mogą wymagać szczegółowej konsultacji oraz odpowiednich interwencji. Dlatego tak istotne jest, aby dokładnie rozpatrzyć wyniki w odniesieniu do historii choroby i stanu zdrowia pacjenta.
Jakie są normy wyników Holtera EKG?

Normy wyników Holtera EKG pełnią istotną funkcję w analizie pracy serca. W ciągu doby przeciętna częstość rytmu serca powinna oscylować między:
- 60 a 100 uderzeń na minutę,
- 40 uderzeń na minutę – minimalna granica akceptowalnego poziomu,
- 120 uderzeń na minutę – wartość, którą należy traktować ostrożnie, chyba że wynika z aktywności fizycznej.
Ważnym elementem jest również brak istotnych zaburzeń rytmu oraz jakichkolwiek zmian w odcinku ST, które mogą wskazywać na niedokrwienie mięśnia sercowego. Dodatkowe pobudzenia zarówno nadkomorowe, jak i komorowe powinny być zredukowane do minimum. W przypadku zauważenia nieprawidłowości, na przykład zbyt dużej liczby zaburzeń rytmu, konieczne jest przeprowadzenie dalszych badań. Monitorowanie tych wskaźników umożliwia dokładną ocenę kondycji zdrowotnej pacjenta oraz podejmowanie właściwych decyzji interwencyjnych.
Co oznaczają prawidłowe wyniki Holtera EKG?
Prawidłowe wyniki badania Holtera EKG sugerują, że podczas 24-godzinnego monitorowania nie wykryto istotnych nieprawidłowości w funkcjonowaniu serca. Częstość uderzeń powinna mieścić się w granicach od 60 do 100 uderzeń na minutę. Jeśli nie występują poważne zaburzenia rytmu, takie jak arytmie, jest to zazwyczaj oznaką dobrego stanu zdrowia. Ważne, aby wyniki nie pokazywały również pauz ani zmian w odcinku ST, ponieważ takie nieprawidłowości mogłyby świadczyć o niedokrwieniu mięśnia sercowego.
Interpretując wyniki Holtera, można zauważyć, że objawy zgłaszane przez pacjenta, takie jak:
- kołatanie serca,
- duszościs,
- prawie nie są związane z poważnymi problemami zdrowotnymi.
Warto jednak pamiętać, że prawidłowy wynik nie eliminuje możliwości istnienia innych przyczyn dolegliwości. W niektórych przypadkach dalsze badania mogą być niezbędne. Dlatego lekarze powinni interpretować wyniki Holtera w kontekście innych testów oraz objawów pacjenta. Takie kompleksowe podejście sprzyja lepszemu monitorowaniu stanu zdrowia i podejmowaniu trafnych decyzji terapeutycznych.
Jakie są minimalne i maksymalne wartości rytmu serca?
Podczas badania Holtera EKG minimalne wartości rytmu serca zazwyczaj wynoszą przynajmniej 40 uderzeń na minutę. Gdy spadną poniżej tego poziomu, może to wskazywać na bradykardię, co z kolei wymaga dokładniejszej analizy medycznej. Z drugiej strony, maksymalne wartości rytmu serca, które są wywoływane intensywnym wysiłkiem fizycznym lub silnym stresem, nie powinny przekraczać 120 uderzeń na minutę. Przekroczenie tej granicy może sugerować tachykardię, co także rodzi potrzebę skonsultowania się z ekspertem.
W obu tych przypadkach niezwykle istotne jest precyzyjne określenie rytmu serca, ponieważ pozwala to na właściwą ocenę stanu układu sercowo-naczyniowego. Ostatecznie, taka analiza sprzyja podejmowaniu właściwych decyzji diagnostycznych i terapeutycznych.
Co zrobić po otrzymaniu wyników Holtera EKG?
Po uzyskaniu wyników z Holtera EKG, kolejnym krokiem jest umawianie się na wizytę u kardiologa. Specjalista dokładnie oceni wyniki, uwzględniając stan zdrowia pacjenta oraz objawy, takie jak:
- kołatanie serca,
- duszności,
- zawroty głowy.
Taka analiza pozwoli lepiej zrozumieć poszczególne parametry oraz wszelkie nieprawidłowości. Na podstawie tych informacji lekarz może zarekomendować zmiany w terapii, co może obejmować:
- nową farmakoterapię,
- dodatkową diagnostykę, na przykład echo serca,
- próbę wysiłkową elektrokardiograficzną.
W przypadku poważniejszych problemów zdrowotnych, mogą być konieczne również zabiegi interwencyjne. Ważne jest, by pacjent aktywnie uczestniczył w swoim leczeniu, zadawał pytania dotyczące następnych kroków oraz zastanawiał się nad zmianami w stylu życia, które mogą wspierać jego zdrowie serca. Zrozumienie wyników Holtera EKG oraz ich wpływu na dalsze kroki medyczne jest niezwykle istotne dla poprawy prognoz zdrowotnych pacjenta.
Jakie interwencje mogę być potrzebne po analizie wyników Holtera EKG?
Analiza wyników Holtera EKG otwiera drzwi do różnych interwencji, które są ściśle związane z wykrytymi nieprawidłowościami. Na przykład, gdy pojawiają się arytmie, lekarz może zarekomendować terapię farmakologiczną. Wśród dostępnych opcji znajdują się:
- beta-blokery,
- inne leki antyarytmiczne.
W sytuacji, gdy farmakoterapia okazuje się nieskuteczna, możliwe jest przeprowadzenie ablacji. Ta specjalistyczna procedura polega na zniszczeniu źródła arytmii z wykorzystaniem energii radiowej. Jeśli podczas analizy wykryje się niedokrwienie mięśnia sercowego, lekarz może zasugerować bardziej zaawansowane zabiegi, takie jak:
- koronarografia,
- angioplastyka,
- operacja omijająca (CABG).
Gdy zdiagnozowana zostaje bradykardia, zazwyczaj zaleca się wszczepienie rozrusznika serca, co pomaga w utrzymaniu właściwego tempa pracy serca. Kluczowe znaczenie ma, aby wybór konkretnej interwencji był dostosowany do indywidualnego stanu zdrowia pacjenta oraz do zaawansowania arytmii. Z tego względu bliska współpraca między pacjentem a kardiologiem jest niezwykle istotna. Specjalista, opierając się na wynikach Holtera EKG, tworzy spersonalizowaną strategię leczenia, co zwiększa szanse na skuteczność terapii.
Co to są epizody migotania przedsionków i dlaczego wymagają konsultacji?
Epizody migotania przedsionków to rodzaj arytmii, która wchodzi w kategorię arytmii nadkomorowej. Objawiają się one nieregularnym oraz często przyspieszonym biciem serca. Takie zaburzenia prowadzą do nieefektywnych skurczów przedsionków, co w konsekwencji utrudnia prawidłowy przepływ krwi do komór serca. Z tego powodu wzrasta ryzyko powstawania skrzepów, a także poważnych komplikacji, między innymi:
- udar mózgu,
- niewydolność serca.
Konsultacja z lekarzem jest absolutnie niezbędna. Migotanie przedsionków może być oznaką bardziej złożonych problemów zdrowotnych, co czyni koniecznym ustalenie przyczyn tej arytmii. Potencjalne przyczyny mogą obejmować:
- choroby sercowo-naczyniowe,
- nadciśnienie tętnicze,
- stany zapalne.
Leczenie migotania przedsionków może przybierać różne formy. Na przykład farmakoterapia ma na celu zarówno kontrolę rytmu serca, jak i zapobieganie różnym komplikacjom. W niektórych sytuacjach zaleca się wykonanie ablacji, czyli zabiegu, który polega na usunięciu nieprawidłowej tkanki serca odpowiadającej za arytmię. Typowe objawy obejmują zmienne tempo bicia serca; pacjenci często doświadczają:
- kołatania,
- zawrotów głowy,
- duszności.
Regularne monitorowanie własnego samopoczucia jest niezwykle ważne. Każdy niepokojący objaw warto zgłaszać lekarzowi, ponieważ wczesna diagnostyka i odpowiednia interwencja są kluczowe dla zminimalizowania ryzyka poważnych powikłań zdrowotnych.